Ce este uscăciunea vaginală?
Fiziologic, zona vaginală a fiecărei femei este umedă. Celulele cervicale secretă în mod normal lichid care acoperă mucoasa vaginală. Acesta este un mecanism de protecție, care este responsabil pentru curățenia și sănătatea vaginului. Când există o secreție redusă, apare uscăciunea vaginală (uscarea mucoasei vaginale), care duce la simptome neplăcute.
Uscăciunea vaginală este un simptom comun la multe femei și poate apărea în orice moment al vieții, dar cel mai adesea apare la menopauză. Aproximativ 50% dintre femeile aflate la menopauză au probleme precum uscăciunea vaginală. Poate apărea și la femeile tinere. Deși mucoasa vaginală uscată se găsește la 17% dintre femei înainte de menopauză, aceasta este încă o problemă despre care se vorbește fără tragere de inimă și afectează semnificativ calitatea vieții fiecărei femei.
Uscăciunea vaginală – cauze
Cauzele uscăciunii (umiditate mai scăzută) a vaginului pot fi factori psihologici și fiziologici care afectează secreția de lichid în zona vaginală.
Factori psihologici
Factorii psihologici includ stresul, anxietatea sau depresia care provoacă uscăciune vaginală.
Factori fiziologici
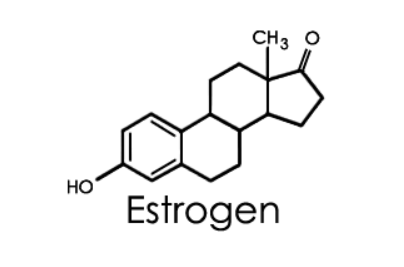
Factorii fiziologici sunt asociați cu scăderea secreției de estrogen. Estrogenul este un hormon feminin care este, printre altele, responsabil de hidratarea, elasticitatea și pH-ul vaginului. Este secretat de ovare, iar estrogenul este implicat în dezvoltarea caracteristicilor sexuale feminine. De asemenea, estrogenul joacă un rol în ciclul menstrual în sine, precum și în timpul sarcinii. În unele afecțiuni există o scădere a secreției de estrogen, care se manifestă și ca uscăciune a vaginului (uscăciune a mucoasei vaginale).
De ce scade nivelul de estrogen?
Nivelurile de estrogen sunt în scădere din mai multe motive:
- Menopauza
- În timpul alăptării
- După naștere
- Consumul de țigări
- Tulburări ale sistemului imunitar
- În perioada dinaintea menopauzei și în menopauză
- După îndepărtarea ovarelor
- În timpul chimioterapiei
- Utilizarea medicamentelor care scad nivelul estrogen (tamoxifen, antihistaminice, medicamente pentru astm)
Uscăciune vaginală – simptome
Femeile cu mucoasă vaginală uscată se plâng de:
- Furnituri – pierderea elasticității
- Iritație – sensibilitate a zonei vaginale
- Relații sexuale dureroase
- Sângerări în timpul actului sexual
- Disconfort în timpul activității fizice
- Infecții frecvente ale tractului urinar și urinări frecvente
Uscăciune vaginală – tratament
Deși uscăciunea vaginului este neplăcută, atenuarea simptomelor este posibilă.
Tratamente pentru uscăciunea vaginală
Terapie locală
- Utilizați lubrifianți înainte și în timpul actului sexual. Unii lubrifianți sunt cu extracte de plante, iar alții sunt neutri. Scopul lor este de a umezi direct vaginul.
- Preparate topice cu estrogeni – sub formă de cremă/tabletă vaginală, estrogenul duce la umezirea mucoasei vaginale uscate. Tratamentul este relativ sigur deoarece este de natură locală, astfel încât efectele secundare ale estrogenului oral sunt evitate.
Preparatele topice sunt o soluție temporară deoarece își pierd efectul după încetarea utilizării.
Terapie sistemică
Probiotice vaginale orale – studiile științifice confirmă că deficitul de estrogen în timpul menopauzei afectează semnificativ flora vaginală. Deficitul de estrogen duce la lipsa bacteriilor probiotice vaginale bune – LACTOBACILI. Vaginul este un micro-ecosistem sensibil iar perturbarea lui poate duce la diverse probleme. Utilizarea probioticelor din grupa Lactobacillus reduce valoarea pH-ului și normalizează starea de sănătate a femeilor aflate la menopauză.
Tratament cu laser
Progresele tehnologice au adus și noi metode de tratare a uscăciunii vaginale. Tratamentul local neinvaziv cu laser întinerește celulele, sinteza colagenului și întărește pereții vaginali.

Cum să previi uscăciunea vaginală?
- Bea multă apă – hidratarea este importantă pentru întregul corp, inclusiv pentru zona vaginală. Aportul unei cantități suficiente de apă asigură hidratarea celulelor.
- Evită săpunurile și băile agresive – detergenții care nu sunt destinați părții intime au o valoare mai mare a pH-ului și pot duce la iritații și uscarea vaginului. Folosiți băi blânde, cu compoziție adecvată și cu valori scăzute ale pH-ului.
- Fumatul – radicalii liberi ingerați de fumul de țigară provoacă stres oxidativ în toate celulele noastre.
- Întărirea mușchilor planșeului pelvin – exerciții Kegel. Exercițiile Kegel întăresc mușchii pelvieni și astfel oferă sprijin tuturor organelor pelvine. De asemenea, aceste exerciții duc la o mai bună circulație și mobiltate a sângelui în zona intimă și hrănesc tonusul muscular al peretelui vaginal.
- Nu scurtați preludiul – preludiul mai lung asigură hidratarea fiziologică a mucoasei vaginale.
- Utilizați probiotice vaginale orale – probioticele contribuie la menținerea unei flore vaginale sănătoase, mențin valoarea pH-ului vaginului în intervalul optim, previn infecțiile urinare și vaginale.
Uscăciunea vaginala este o afecțiune comuna a multor femei și cauza unei vieți sexuale nesatisfăcătoare.
Există modalități de a atenua uscăciunea vaginală. Dacă aveți probleme cu actul sexual dureros din cauza lubrifierii și a secreției deficitare, discutați cu medicul dumneavoastră despre diferitele opțiuni de tratament.